I papillomi del collo sono una delle manifestazioni di una malattia infettiva causata dal papillomavirus umano. Si riferisce a formazioni cutanee benigne.
Cause dei papillomi sul collo
C'è una ragione eziologica per cui i papillomi iniziano a crescere sul collo o in qualsiasi altra area del corpo umano: l'infezione da papillomavirus umano (HPV), che è un membro della famiglia Papovaviridae. Esistono più di 100 sierotipi di questo agente patogeno, ognuno dei quali è responsabile della comparsa di un diverso quadro clinico della malattia (papilloma, condiloma, verruche: questi concetti sono sinonimi, nomi diversi sono associati alle peculiarità della localizzazione in una particolare area).
Le principali vie di trasmissione sono il contatto familiare e genitale (condilomi della regione perianale). Il virus è in grado di penetrare nella pelle solo in presenza di microdamaggi o ferite aperte, in altri casi non è in grado di oltrepassare la barriera protettiva della pelle.
Informazioni sui patogeni
- Ha un alto grado di diffusione indipendentemente dal sesso (tuttavia, si manifesta nelle donne più spesso che negli uomini), età o regione (secondo alcune fonti, 2/3 del pianeta è infetto da questo virus).
- Contiene DNA ad anello intrecciato a doppia elica in grado di integrarsi nel genoma umano.
- L'infezione da alcuni ceppi è associata ad un alto rischio cancerogeno, soprattutto in caso di lesioni permanenti. I papillomi del collo sono causati da ceppi non oncogeni del virus.
- Un virus attraversa due fasi principali nel processo di divisione. Nella prima fase, è in forma episomica (libera) e nello stesso periodo si verifica la divisione principale della particella virale. Questa fase è reversibile (dopo il trattamento, si verifica una remissione a lungo termine). Nella seconda fase, integrativa, il virus viene impiantato nel genoma della cellula (primo passo verso la degenerazione cellulare e la formazione di una neoplasia maligna). Il primo stadio è transitorio e passa in tempi relativamente brevi, mentre il secondo è latente e spiega l'esistenza dei portatori.
- Lo strato basale dell'epidermide, dove il virus si replica, è interessato. Negli strati rimanenti, l'agente patogeno può persistere, ma non dividersi. A condizione che il virus si trovi nello strato germinale, mentre cresce, la normale differenziazione delle cellule in tutti gli strati di quest'area è compromessa, specialmente a livello dello strato spinoso.
- Ha una tendenza al trasporto asintomatico a lungo termine nel corpo (da diversi mesi a un anno). Raramente è possibile identificare un momento specifico di infezione: questo è il motivo per cui il trattamento inizia durante un periodo di intense manifestazioni cliniche e non ai primi segni vaghi.
- Per prevenire l'infezione, vengono utilizzati vaccini bivalenti e quadrivalenti, particolarmente efficaci contro i ceppi più oncogeni 16 e 18.
Fattori predisponenti
- Mancanza di igiene. Poiché il virus è in grado di mantenere a lungo l'attività vitale nell'ambiente esterno, è necessario osservare attentamente le regole dell'igiene personale quando si visitano luoghi pubblici (piscina, stabilimento balneare, palestra).
- Lesioni traumatiche della pelle. Perché il virus penetri, sono sufficienti microfessure o graffi sulla pelle (causati ad esempio dallo sfregamento del collo con il colletto di una camicia).
- Funzione del sistema immunitario compromessa. Con immunodeficienze di qualsiasi genesi, sorgono condizioni favorevoli per lo sviluppo di eventuali infezioni. Ad esempio, frequenti raffreddori e malattie infettive portano ad un indebolimento del sistema immunitario e alla comparsa di papillomi sulla pelle.
- Autoinfezione durante i graffi sulla pelle.
- Disturbo sistematico dello stile di vita (stress, mancanza di attività fisica, dieta scorretta). Questi fattori influenzano il lavoro di tutti i processi metabolici nel corpo e portano a una diminuzione della funzione barriera della pelle.
- Fattori ambientali che influenzano la diminuzione delle difese del corpo (ipotermia, eccessiva esposizione ai raggi ultravioletti).
Manifestazioni esterne della malattia
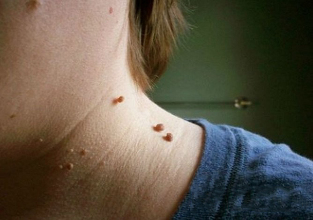
I papillomi cervicali nella foto hanno questo aspetto:
- La crescita si trova più spesso su una base ampia e sporge in modo significativo sopra la superficie della pelle. Meno comunemente, la base del papilloma è rappresentata da una gamba sottile (in questo caso, la formazione assume una posizione sospesa). Nella seconda opzione, il rischio di lesioni è molto più alto.
- I confini dell'educazione sono uniformi e chiari.
- Il colore non differisce dalla pelle circostante. In rari casi, può essere un po 'più chiaro o più scuro dei tessuti adiacenti.
- La superficie è spesso uniforme, liscia. A volte sono possibili escrescenze nella parte superiore del papilloma, che rende la sua superficie nervata.
- Il diametro varia ampiamente - da 1-3 mm a diversi centimetri (i papillomi di piccolo diametro sono più comuni).
- Posizione su qualsiasi area del collo (dietro, lato anteriore). A volte è coinvolta la faccia.
Di regola, ci sono molte lesioni localizzate lungo le pieghe della pelle.
In casi molto rari, i papillomi sul collo possono diventare maligni, cioè degenerare in un tumore della pelle. Ciò può verificarsi a seguito di infezione da un ceppo HPV oncogeno.
I segni che possono indicare una trasformazione maligna sono i seguenti:
- cambiamento di colore ed eterogeneità (polimorfismo);
- cambio del bordo (sfocatura, perdita di definizione);
- l'aspetto dell'asimmetria (quando si traccia una linea attraverso il centro condizionale della formazione, non è possibile ottenere due metà uguali);
- crescita intensiva;
- sanguinamento o ulcerazione (un sintomo aspecifico, poiché è anche tipico di un semplice trauma alla neoplasia);
- prurito, bruciore, desquamazione;
- si formano gli abbandoni (piccole formazioni figlie attorno a quella centrale).
La comparsa di tali segni non significa necessariamente la degenerazione del papilloma, ma significa che è necessario consultare un medico e sottoporsi a una diagnosi differenziale, scoprendo se si tratta di un comune neo infiammato o di cancro della pelle.
Come sbarazzarsi dei papillomi sul collo
Il trattamento dei papillomi sul collo viene effettuato solo in modo complesso con un effetto simultaneo sul focus patologico sulla pelle e sul patogeno stesso nel sangue.
Esistono diversi modi per combattere:
Metodo |
Descrizione |
Farmaco |
L'uso di citostatici, immunomodulatori è progettato per sopprimere la replicazione dell'agente virale nell'area interessata e ridurre la sua concentrazione nel sangue. Alcuni farmaci (cheratolitici) vengono applicati localmente direttamente per distruggere la crescita della pelle (cauterizzare e causare necrosi dei tessuti). |
Metodi fisici |
Criodistruzione, terapia laser, elettrocoagulazione. Mirano a sbarazzarsi dei papillomi sia sul collo che su altre parti del corpo. Questi metodi consentono di ripristinare l'aspetto estetico delle aree aperte e di rimuovere il serbatoio virale: le neoplasie cutanee stesse, ma non rimuovono completamente il virus dal corpo. |
Terapia di combinazione |
Combina le due opzioni precedenti ed è quindi la più efficace. |
Il trattamento dei papillomi con rimedi casalinghi popolari (il succo di celidonia, ad esempio) è inefficace e spesso pericoloso, in ogni caso, un prerequisito è la consultazione con un medico.
Metodi fisici di distruzione
È possibile ridurre efficacemente le formazioni utilizzando i seguenti metodi fisici:
Metodo |
Descrizione |
Azione locale con soluzioni di acidi concentrati |
Viene utilizzata una soluzione all'1, 5% di zinco cloropropionato in acido 2-cloropropionico al 50%, una combinazione di acido nitrico, acetico, ossalico, lattico e nitrato di rame triidrato, ecc. La procedura viene eseguita su base ambulatoriale da uno specialista (dermatovenerologo, cosmetologo) in conformità con le regole chirurgiche. . . L'agente viene applicato in modo puntuale con una spatola fino a quando il colore della formazione cambia in uno più chiaro (appena ciò è avvenuto, l'ulteriore applicazione deve essere interrotta immediatamente). Per una cura completa del papilloma, in media, è necessario eseguire 1-2 trattamenti. |
Elettrocoagulazione |
Utilizzando uno speciale coltello elettrico, viene eseguita un'escissione puntuale delle formazioni senza intaccare i tessuti sottostanti (c'è un effetto minimo sulle cellule della pelle sane). Il metodo è più conveniente quando la formazione ha un gambo lungo e dimensioni ridotte. |
Criodistruzione |
Il fuoco è esposto all'azoto liquido, la temperatura ultra bassa porta alla necrosi dei tessuti. È bene pulire questo modo di educazione con un'ampia base. Il tempo di azione dell'azoto è selezionato da uno specialista (1-5 minuti). Dopo la moxibustione, si forma un'ustione che guarisce in media in 10 giorni. |
Rimozione laser |
L'approccio più moderno e più delicato per rimuovere le escrescenze in luoghi prominenti come il collo. Ha le recensioni più positive. Con l'ausilio di una guida luminosa da 5 sec a 3 min in modo continuo, agiscono sul fuoco. Il periodo di guarigione è molto più breve rispetto ad altri metodi (5-7 giorni). La tecnica è associata a traumi minimi ai tessuti circostanti grazie all'elevata precisione dell'azione. |
Rimozione chirurgica classica (escissione con un bisturi) |
Usato estremamente raramente, solo con lesioni di grandi dimensioni o con sospetto di malignità. Il motivo è che le lesioni sono spesso multiple, sparse intorno al collo e troppo piccole per l'escissione, inoltre, dopo l'asportazione chirurgica, possono rimanere cicatrici, che di per sé creano un difetto estetico. |













































































